脳神経外科の特長とその取組2
[2017年8月16日]
ID:291
ソーシャルサイトへのリンクは別ウィンドウで開きます
脳梗塞について
梗塞とは細胞に酸素がいかなくなって死んだ状態のことを言います。だから、心臓の筋肉に血液が流れなくて心筋が死んだ状態になったものを「心筋」梗塞、脳に血液が流れなくて脳組織が死んだ状態になったものが「脳」梗塞となります。指に血液が流れなくなって指が腐ってしまったら、それは「指」梗塞です。もっとも、そんな病名はありませんが・・・。この「○○梗塞」という名称は状態を表す言葉であり、厳密には病気の名前ではありません。脳梗塞の治療方法
さて、治療法ですが、簡単に言うと以下の方法があります。
(1)水分補給と内服薬
(2)強引に血栓を溶かすお薬を点滴
(3)さらに強引に血栓を取り除くカテーテル治療です。
(1)は一般的に症状が軽い場合の治療法です。点滴により十分な水分補給を行うと、血管が膨れて?細い血管まで血液が行き届きやすくなります。そして、さらに血のめぐりを良くするために血液をサラサラにする薬を飲んでもらいます。
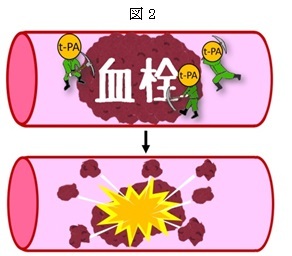
(2)は症状が比較的重い場合に用い、「t-PA」という特殊なお薬を点滴して血栓を強引に溶かそうという方法です。ただし時間制限があって、発症から4時間半以内までに投与しないと効果がありません。できるだけ早く投与できれば、後遺症なく退院できる可能性がありますが、実際のところ発症から2時間以上経過した場合、あまり良い結果(歩いて自宅復帰できる状態)が得られていません。
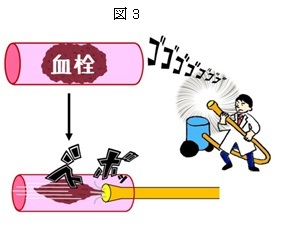
(3)はt-PAを点滴しても症状がよくならない時、もしくは4時間半を超えてしまってt-PAが使えない時、半ば強引に「掃除機」(みたいなもの)や「ショベルカー」(みたいなもの)を使って直接血栓を除去する方法です。この治療を行うにはそれなりにノウハウが必要で、治療資格と経験を持った医師が行わないと良い結果が出せません。
脳梗塞は、心筋梗塞のように死に直接影響することは少ないですが、治療が遅れると「寝たきり」になる可能性が高いため、死よりも「たちが悪い」です。そういう意味では一刻を争う病気と認識し、上記症状があれば、土日であろうが深夜であろうがすぐに病院を受診してください。当院は上記すべての治療法を行うことが可能で、そのノウハウを持っています。

脳梗塞の治療方法
さて、治療法ですが、簡単に言うと以下の方法があります。
(1)水分補給と内服薬
(2)強引に血栓を溶かすお薬を点滴
(3)さらに強引に血栓を取り除くカテーテル治療です。
(1)は一般的に症状が軽い場合の治療法です。点滴により十分な水分補給を行うと、血管が膨れて?細い血管まで血液が行き届きやすくなります。そして、さらに血のめぐりを良くするために血液をサラサラにする薬を飲んでもらいます。
(2)は症状が比較的重い場合に用い、「t-PA」という特殊なお薬を点滴して血栓を強引に溶かそうという方法です。ただし時間制限があって、発症から4時間半以内までに投与しないと効果がありません。できるだけ早く投与できれば、後遺症なく退院できる可能性がありますが、実際のところ発症から2時間以上経過した場合、あまり良い結果(歩いて自宅復帰できる状態)が得られていません。
(3)はt-PAを点滴しても症状がよくならない時、もしくは4時間半を超えてしまってt-PAが使えない時、半ば強引に「掃除機」(みたいなもの)や「ショベルカー」(みたいなもの)を使って直接血栓を除去する方法です。この治療を行うにはそれなりにノウハウが必要で、治療資格と経験を持った医師が行わないと良い結果が出せません。
脳梗塞は、心筋梗塞のように死に直接影響することは少ないですが、治療が遅れると「寝たきり」になる可能性が高いため、死よりも「たちが悪い」です。そういう意味では一刻を争う病気と認識し、上記症状があれば、土日であろうが深夜であろうがすぐに病院を受診してください。当院は上記すべての治療法を行うことが可能で、そのノウハウを持っています。
脳動脈瘤について
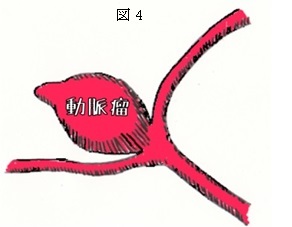
くも膜下出血・・・・心筋梗塞などと共に瞬時に命を奪う病気として、一度ならず二度三度聞いたことがあるでしょう。歌手やスポーツ選手、例を挙げれば枚挙に暇(いとま)がありません。くも膜下出血とは、先の脳梗塞と同様、厳密には病気の名前ではありません。“くも膜”という脳を包む膜の「下」に、「出血」した、だけの話です。単なる「状態」でしかありません。では、その原因は? それが脳動脈瘤です。
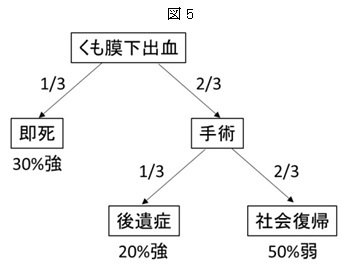
一般に、くも膜下出血になった場合、約1/3の人が即死します。残り2/3の人が後述する治療に進むことができますが、それでも、そのうち1/3人は、手足が不自由になったり、植物状態になったりします。結局、社会復帰できるのは2/3x2/3=4/9 つまり50%未満となります。逆に言うと半分以上の人が死ぬか寝たきりになるわけです。
それほど突然に人生を左右する病気ですから、破裂する前に処置しておきたいと思うのが人情です。ではどうやって動脈瘤を見つけるか?脳ドックです。脳ドックにより、まだ破れていない状態の動脈瘤を見つけることが可能です。検査をして動脈瘤がなければそれはそれで結構。では仮に見つかった場合どうするか?今は破れていないので何の症状もないけれども、いつ突然破れるかわからない・・・かなり不安になります。「何もなくて良かったですね」と言ってもらうことを期待して検査を受けたのに実際に動脈瘤がみつかると逆切れしそうです。「なんでやねん!」って。じゃあ、どうするか・・・?
本紙面を割いて説明してもいいですが結局は数字の羅列になってしまい、おそらく理解できないでしょう。他の病院のホームページや雑誌を見ても同じです。画面や紙面をグルグル往復するだけで一向に頭に入ってこないはずです。特に最近「日本人の、日本人による、日本人のための」未破裂動脈瘤のデータが発表されたため、今まで以上に数値が入り乱れ、みなさんを混乱させます。というわけで、そこはやはり専門の医者に説明してもらいましょう。目の前で話を聞かないと理解できません。未破裂動脈瘤の治療は本人を取り巻く生活環境、本人の生きざま(生および死に対する哲学)など、さまざまな要素を考えて行う必要があります。30歳を超えたら(社会的にも家庭的にも責任ある立場にたつ年齢)、積極的に脳ドックを受けてください。それはあなたのみならず家族や仲間のためだからです。
脳動脈瘤の治療法
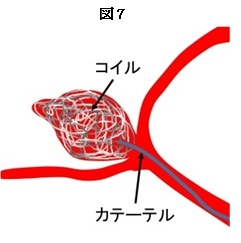
さて、動脈瘤の治療法ですが、破裂・未破裂に拘らず、次の2つの方法があります。クリッピング術(図6)とコイル塞栓術(図7)です。
前者は頭を開けて、直視下に動脈瘤のネック(頚部)をチタンクリップで挟んで血液が流れないようにする治療法で、後者は頭を開けずにカテーテルを用いて、動脈瘤の中に特殊なコイルを充填することで瘤の中に血液が流れないようにする治療法です。特に後者は積極的にテレビなどで紹介されているため、ご存知の方も多いと思います。
さて、ここから、少々専門的なお話をします。冒頭で「わかりやすく」「かみ砕いて」と言ったにも変わらず、難しい説明になってしまって申し訳ないですが、とても大事なことなので頑張って理解してください(理解不可能なら医者に聞きに行きましょう)。
脳動脈瘤治療のゴールドスタンダードは開頭ネッククリッピング術(図6)で現在でもそれは変わりません。実際に瘤を眼で確認して動脈瘤を処置することほど確実な治療はありません。「術野を広く展開し眼でしっかり確認して処置を行う」というのが外科手術の基本です。一方1980年代後半に、アメリカの医師が脳動脈瘤に小さなコイルをうめこんで治療するという新たな治療法を見出し、研究を重ねた結果、世界で初めて、切り離し可能なプラチナ製コイルを開発しました。破裂しやすいコブの中に金属を「つめる」という発想自体がかなり野蛮で日本人にはおよびもつきませんが、これが脳動脈瘤に対するコイル塞栓術(図7)の始まりです。この治療法は大方の予想に反して良好な結果を残し、欧州では1992年から、米国でも1995年からその市販が認可されました。日本国内でも 1997年から市販されています。しかしすでにネッククリッピング術というゴールドスタンダードが存在したわけですから、手放しに歓迎されたわけではなく、「コイル塞栓術が本当に有用である」という証拠がないことも手伝ってコイル塞栓術に懐疑的な一部の外科医から非難の眼で見られていました。その頃の学会では常にクリッピング(clipping) vs コイリング(coiling)という発表が見られました。ところが2002年、とある研究結果により状況は一変します。破裂脳動脈瘤におけるコイル塞栓術の、クリッピング術に対する有意性を示した論文です。これを機に全世界でコイル塞栓術が爆発的に行われるようになり、現在、欧米では7~8割方コイル塞栓術で治療されています。日本では職人肌的な外科医が依然としてクリッピング術の必要性を主張していますが大方の意見はclipping vs coilingという構図ではなく双方の欠点を補い、集学的に治療していこうと考えています。

当院での治療指針
現在、当院での治療指針は内頸(ないけい)動脈系の動脈瘤に関してはクリッピング術を、椎(つい)骨(こつ)脳底(のうてい)動脈系の動脈瘤に関してはコイル塞栓術を選択しています。しかし年齢や既往症、瘤の形状なども治療成績にかかわる重要なファクターであるため、以上を十分に勘案して柔軟に対応しています。よく学会などで『患者さんが希望されてコイル塞栓術を行った』と発表している医師がいますが、当院では『患者さんが希望したから』という理由だけでその法を選択することはなく、患者さんにもっとも適した治療法を医者側が判断して(情報を提供して)納得して頂いてから治療を進めています。どちらかの治療へとあたかも誘導尋問のように情報提供することはありません。決して、『動脈瘤が発見されました。今すぐ治療をしないと大変なことになります。今すぐ入院してください』ということにはなりません。動脈瘤が発見されても考える暇もないほど、すぐに破れるわけではなく医師、患者双方が納得のいくまで議論する時間は十分あります。
以上、脳神経外科の特徴とその取り組み(2)‐脳の血管の病気について‐をお届けしました。
今回ご紹介した2つの病気以外にもたくさんの脳血管の病気があります。そしてそのほとんどはいわゆる「寝たきり」になる頻度の高い病気です。当科では知識とノウハウを最大限に発揮して急性期の治療にあたりますが、安定して、我々の役目が終了すると慢性期病院へと転院することになります。しかし湖東医療圏の病院資源には限界があり、それを上回る勢いで寝たきりの患者さんや一人で生活できない高齢者が増えています。一方、その中には少々動けなくても家族のサポートがあれば、在宅で生活できる方が多数おられます。個々の生活背景はさまざまであることは理解できますが、我々の目の前にいる患者さんはあなたを育ててくれたお父さんであり、お母さん、そして一緒に遊んでくれたお兄さんであり、お姉さんです。市町村はさまざまな形で在宅生活を支援することが可能です。病院や施設に預ける前に今一度在宅生活について考えてみましょう。

Copyright(C) Hikone Municipal Hospital. All Rights Reserved.